Spina bifida
| Klassifikation nach ICD-10 | |
|---|---|
| O35.0 | Betreuung der Mutter bei (Verdacht auf) Fehlbildung des Zentralnervensystems beim Fetus. |
| Q76.0 | Spina bifida occulta |
| Q05.- | Spina bifida aperta |
| ICD-10 online (WHO-Version 2019) | |

Eine Spina bifida ist eine Spaltung der Wirbelsäule. Es handelt sich um eine Neuralrohrfehlbildung, die unterschiedliche Ausprägungen haben kann und sich entsprechend unterschiedlich schwer auswirkt. Der zeitliche Bereich für die Entstehung dieser Fehlbildung liegt zwischen dem 22. und 28. Tag der Embryonalentwicklung, nämlich der Zeitspanne der sogenannten primären Neurulation, also der Bildung des Neuralrohrs aus der Neuralplatte sowie dessen Verschlusses – im Falle der Spina bifida des unteren Endes. In Mitteleuropa tritt eine Spina bifida durchschnittlich bei einem von 1000 Kindern auf, wobei Mädchen etwas häufiger betroffen sind als Jungen.[1]
Etymologie
Der von Nicolaes Tulp 1641 geprägte[2] Begriff Spina bifida leitet sich ab aus dem lateinischen spina für „Stachel“ oder „Dorn“, was sich auf den Processus spinosus, den Dornfortsatz des Wirbelkörpers, bezieht; das lateinische bifidus bedeutet „in zwei Teile gespalten“. Spina bifida heißt also „gespaltener Dornfortsatz“. Im Deutschen ist „Wirbelspalt“ üblich. Die deutsche Bezeichnung „offener Rücken“ gilt nur für die Sonderform der Spina bifida aperta (s. u.).
Ausprägungen
Unterschieden werden verschiedene Ausprägungen der Spina bifida:
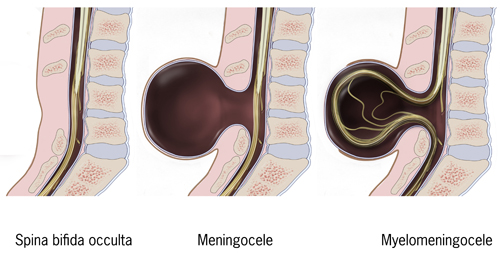
- Spina bifida occulta
- Occulta bedeutet „verborgen, nicht sichtbar“. Diese Form der Spina bifida ist dadurch gekennzeichnet, dass sich nur ein zweigespaltener Wirbelbogen findet, ohne dass das Rückenmark mit seinen Rückenmarkshäuten (Meningen) beteiligt ist. Sie ist darum nicht von außen sichtbar. Die Spina bifida occulta ist recht häufig und wird oft nur zufällig bei Röntgenaufnahmen oder einer Untersuchung des Rückens festgestellt. Besonders bei bettnässenden Kindern wird die Spina bifida occulta auffallend häufig gefunden. In der Regel hat sie medizinisch keine besondere Bedeutung; eine Behandlung ist nicht nötig. Ein Dermalsinus kann vorkommen.
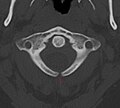
- Spina bifida occulta: Bogenspalte am hinteren Atlasbogen in der Computertomographie
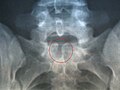
- Spina bifida occulta am 5. Lendenwirbel
- Spina bifida occulta am Kreuzbein
- Spina bifida aperta
- Aperta bedeutet „offen, sichtbar“. Es werden drei Formen dieser Spaltbildung (Rhachischisis)[3] unterschieden:
- Meningozele: Eine im Vergleich mit den anderen beiden Typen einfache, leichte Form der Spina bifida aperta ist die Meningozele. Dabei wölben sich nur die Rückenmarkshäute (= Meningen) durch einen Wirbelbogenspalt unter der Haut vor. Die dabei entstehende Blase (= Zyste) ist sichtbar. Sie kann operativ entfernt werden, was 1777 erstmals erfolgreich Held in Gießen gelang.[4] Es entstehen keine Beeinträchtigungen, denn das Rückenmark ist in seiner üblichen Lage und nicht geschädigt.
- Myelomeningozele: Bei dieser schwereren Form liegt eine Spaltbildung in der Wirbelsäule vor (Zele = Bruch) und durch diesen Spalt treten Teile des Rückenmarks (= Myelon), der Rückenmarkshäute (= Meningen) und Nerven in einer Blase (= Zyste) sichtbar nach außen hervor. Dadurch verlieren die Nervenstränge an der betroffenen Stelle ihren Schutz, und es kommt zu Schädigungen. Der beschriebene Vorfall kann operativ durch Hirnhaut überhäutet werden.
- Myeloschisis: Dieser Begriff wird häufig für besonders schwere Befunde einer Spina bifida aperta verwendet, bei denen das Nervengewebe an der betroffenen Stelle sichtbar völlig freigelegt und nicht von Haut oder Bindegewebe bedeckt ist.
Eine Kombination einer Meningomyelozele mit einem spinalen Lipom wird als Lipomeningomyelozele bezeichnet.
Auswirkungen
Je nach Schweregrad der Fehlbildung, also je nach Schweregrad der Rückenmarksschädigung, sind Menschen mit Spina bifida aperta kaum bis sehr stark körperlich beeinträchtigt. Probleme beim Gehen bis hin zur Lähmung der Beine und eine verminderte oder komplett aufgehobene Sensibilität sind möglich (Querschnittlähmung). Auch ist häufig die Kontrolle über Darm und Blase eingeschränkt oder aufgehoben. Es kommt im Wesentlichen darauf an, in welcher Höhe der Wirbelsäule sich die Fehlbildung befindet und wie stark die Nerven beeinträchtigt sind. Oft tritt gemeinsam mit der Spina bifida aperta ein Hydrozephalus (Ansammlung von Hirnwasser in den Hirnwasserkammern wegen einer Ableitungsstörung) auf. Hierdurch können Anteile des unteren Hirnstamms und des Kleinhirns nach unten in das Foramen magnum und in den oberen Zervixkanal verlagert werden. Dieses führt zu Liquorzirkulationsstörungen und wird als Arnold-Chiari-Missbildung bezeichnet. Die kognitive Entwicklung des Kindes ist beim alleinigen Vorliegen einer Spina bifida in der Regel nicht beeinträchtigt, während zusätzliche Fehlbildungen des Gehirns oder ein unbehandelter Hydrozephalus die Prognose negativ beeinflussen können. Genaue Vorhersagen sind jedoch aufgrund der unterschiedlichen Lage und des individuellen Ausmaßes der Schädigung nicht möglich.
Menschen mit Spina bifida reagieren überdurchschnittlich häufig allergisch gegen Latex. Allerdings ist die Ursache nicht bekannt. Es wird vermutet, dass sie durch den häufigen Kontakt mit Latex durch vermehrte Krankenhausaufenthalte und Operationen (oder auch durch Latexkatheter) ausgelöst wird. Seit der Vermeidung von Latex in der medizinischen Pflege sind Latexallergien unter Kindern mit Spina bifida seltener geworden.[5]
In hinduistischen Gebieten werden Kinder mit schwanzähnlichen Fortsätzen mitunter als Reinkarnation des Affengottes Hanuman verehrt und mit Gaben bedacht.[6][7]
Diagnose
Durch Ultraschalluntersuchungen in der Pränataldiagnostik kann man heutzutage eine Spina bifida aperta oft schon vor der Geburt diagnostizieren. Eine geeignete Diagnostikmethode ist der Feinultraschall, Abschätzungen der Wahrscheinlichkeit einer Neuralrohrfehlbildung kann der Triple-Test geben. Der ICD-10-Code O35.0 wird angegeben bei der Betreuung der werdenden Mutter bei (Verdacht auf) Fehlbildung des Zentralnervensystems beim ungeborenen Kind.
Nachgeburtlich ist die Diagnose der Spina bifida aperta sofort möglich durch die sichtbare Fehlbildung am Rücken, die oft im Bereich der Lendenwirbelsäule und des Kreuzbeins, seltener im Bereich der Brust- und Halswirbelsäule zu finden ist.
Die Spina bifida occulta wird in der Regel nur zufällig festgestellt.
Therapie
Bereits im 19. Jahrhundert erfolgte die Therapie operativ.[8] Eine Spina bifida aperta muss wegen des Risikos einer Infektion spätestens in den ersten Tagen nach der Geburt operativ verschlossen werden, wobei eine Variante das Überhäuten mit Hirnhaut ist.
Die häufig vorhandene Neurogene Blase benötigt meistens eine dauerhafte Therapie, da es ansonsten zu einem Verlust der Nierenfunktion kommen kann.
Da die meisten Menschen mit Spina bifida ihr gesamtes Leben lang mehr oder weniger medizinische und lebenspraktische Begleitung sowie Hilfestellung in Anspruch nehmen und besonders im Kindesalter oft ausgedehnte Rehabilitationsmaßnahmen auf orthopädischem und urologischem Fachgebiet vonnöten sind, wird ein hohes Maß an Kooperation des betroffenen Kindes und seiner Umgebung vorausgesetzt.
Eine Spina bifida kann bereits pränatal operiert werden. In den USA wurde von 2003 bis 2010 eine prospektive randomisierte Studie („MOMS-Trial“) über den Nutzen der offenen Fetalchirurgie bei dieser Erkrankung durchgeführt.[9] Die Studie wurde nach einer Zwischenanalyse (von 183 Ergebnissen der geplanten 200 Operationen) vorzeitig beendet, da aufgrund mehrerer überzeugender und statistisch signifikanter Vorteile der Gewinn für die vorgeburtlich operierten Kinder bereits auf der Hand lag: Eine Ableitung von Hirnwasser wegen eines Hydrocephalus war im Alter von 12 Monaten bei nur 40 % der pränatal operierten Kinder notwendig, im Gegensatz zu 82 % der postnatal operierten (p<0,001). Nach vorgeburtlicher Chirurgie ergab sich ebenso ein besserer Befund bezüglich der mentalen und motorischen Entwicklung (p=0,007) wie auch eine Abnahme der als Chiari-II-Malformation bezeichneten Verlagerung von Kleinhirn- und Hirnstammanteilen in den Rückenmarkskanal der Halswirbelsäule. Allerdings war das offene Operationsverfahren, bei dem die Eröffnung des Bauches und der Gebärmutter der Schwangeren über größere Schnitte erforderlich ist, um den offenen Rücken des Feten verschließen zu können, mit erheblichem mütterlichem Trauma sowie Komplikationen begleitet.
In Europa wird diese Form des Eingriffs nur an wenigen Kliniken durchgeführt. Janusz Bohosiewicz hat an der Universitätsklinik in Katowice/Polen seit 2003 bereits mehr als 40 Ungeborene offen-fetalchirurgisch operiert.[10] Im Kinderspital Zürich wurden zwischen 2010 und 2020 fast 140 Föten von Martin Meuli pränatal an offenem Rücken operiert.[11][12]
Bereits im begleitenden Editorial zur Publikation des MOMS-Trials wurde die Entwicklung einer weniger invasiven vorgeburtlichen Operationsmethode gefordert.[13] Dabei wurde nicht erwähnt, dass ein solches schonenderes, fetoskopisches Verfahren in Deutschland bereits 2003 von dem Kinderarzt Thomas Kohl entwickelt[14] und seitdem in über 200 Operationen optimiert wurde.[15]
Ziel dieses minimalinvasiven Verfahrens ist es, die Eröffnung des Mutterbauches und der Gebärmutter durch größere Schnitte völlig zu vermeiden. Stattdessen wird das Ungeborene beim fetoskopischen Verfahren durch drei kleine Röhrchen (Trokare) mit einem Außendurchmesser von jeweils nur 5 mm erreicht. Diese werden ultraschallgesteuert über eine jeweils wenige Millimeter umfassende Inzision direkt durch die mütterliche Bauchdecke und Gebärmutterwand in die Fruchthöhle vorgeschoben. Nach teilweiser Entfernung des Fruchtwassers und Auffüllen der Fruchthöhle mit Kohlenstoffdioxid (partial amniotic carbon dioxide insufflation = PACI) wird das ungeborene Baby so gelagert, dass sein offener Rücken chirurgisch präpariert und mit einem Flicken abgedeckt werden kann. So kann erreicht werden, dass das freiliegende Rückenmark über den Rest der Schwangerschaft hinweg vor Fruchtwasser, Stuhl und mechanischer Schädigung geschützt wird. Da der Verschluss wasserdicht ist, wird auch ein ansonsten über den Schwangerschaftsverlauf anhaltender Verlust von Hirnwasser über die Spina bifida in die Fruchthöhle verhindert. Hierdurch kann die Verlagerung von Kleinhirn und Hirnstamm (Chiari-Malformation Typ II) in den meisten Fällen weitgehend rückgängig gemacht werden. Das Operationsverfahren ist zwar technisch schwierig, dennoch gelingt es inzwischen fast durchgängig, den Rücken über der Fehlbildung sicher zu verschließen.
Kritiker des minimalinvasiven Verfahrens monierten noch im Frühjahr 2012, es gebe über die Wirksamkeit dieses Eingriffs und seiner Risiken für Mutter und Feten, sowie das Outcome der so operierten Kinder, noch keine ausreichenden und wissenschaftlich fundierten Untersuchungen. Lediglich Teilgruppen der pränatal fetoskopisch operierten Kinder seien bislang unabhängig nachuntersucht worden. Von Seiten eines Berliner Kinderarztes und Mitarbeiters der Spina-bifida-Ambulanz der Berliner Charité wird unter anderem moniert, die eigenen Einzelbeobachtungen würden die Notwendigkeit eines Moratoriums für diesen Eingriff nahelegen, da allein sieben in Berlin nachbetreute Kinder einen shuntpflichtigen Hydrocephalus sowie alle eine Chiari-II-Fehlbildung und Lähmungen haben. Ein signifikanter Vorteil der pränatalen fetoskopischen Operation sei derzeit bei hohen Risiken für Mutter und Feten und für den Verlauf der weiteren Schwangerschaft im Vergleich zur Operation des Kindes nach der Geburt nicht schlüssig belegt. Einen Vergleich der Ergebnisse mit den systematisch untersuchten Schwangerschaften in der MOMS-Studie lehnt er als unzulässig ab. Begründet wird diese Kritik in erster Linie mit einer mangelhaften Datenlage, wobei vermutlich kein persönlicher Zugang zu weiteren Patientendaten gegeben war.
Dies dürfte auch einer der Gründe für die ebenso erst Anfang 2012 publizierte Stellungnahme des amerikanischen Kinderarztes David Shurtleffs sein, die Anwendung dieser Technik sei noch nicht ethisch vertretbar.[16] Aktuelle Daten sind ihm bis dato nicht bekannt, entsprechend basiert seine Position auf den Ergebnissen einer von unabhängigen Gutachtern durchgeführten kontrollierten Studie zu den ersten 19 zwischen Sommer 2002 und Frühjahr 2009 durchgeführten Eingriffen. Zwar zeigten die vorgeburtlich fetoskopisch operierten Kinder im Vergleich zu einer erst nach der Geburt operierten Kontrollgruppe eine statistisch signifikant bessere Beinfunktion wie auch eine geringere Notwendigkeit zur nachgeburtlichen Ableitung von überschüssigem Hirnwasser (ventrikulo-peritoneale Shuntimplantation).[17] Allerdings wurde ein Teil von ihnen vor der 30. Schwangerschaftswoche geboren, drei verstarben, und in drei Fällen wurde die Operation wegen noch nicht ausreichender Erfahrung mit dem neuen Verfahren abgebrochen.
Seit Beendigung der Pilotstudie an den ersten 30 Schwangeren wurden aktuelle Ergebnisse über den Einsatz der inzwischen erheblich ausgereifteren minimalinvasiven fetoskopischen Operationstechnik veröffentlicht.[18][19]
Die immer umfangreicheren, gut dokumentierten und im Jahr 2012 national und international zunehmend verbreiteten Erfahrungen mit der Methode bestätigen die positiven Ergebnisse der Pilotstudie: Die Beinfunktion, sollte sie zum Zeitpunkt des intrauterinen Eingriffs noch vorliegen, ist erstaunlich gut, selbst dann, wenn die Spina bifida schon im oberen Lendenwirbelsäulenbereich beginnt. In einer Analyse von 20 innerhalb von Juli 2010 bis Dezember 2011 an ihrer Spina bifida vorgeburtlich minimalinvasiv fetoskopisch operierten Kindern kam mehr als die Hälfte mit normaler oder weitgehend normaler Beinfunktion zur Welt.[20] Bei 16 der Neugeborenen (80 %) war der Analreflex nachweisbar, wenn auch in der Hälfte der Fälle abgeschwächt. Waren zum Zeitpunkt des Eingriffs die Hirnkammern noch schmal, war nach der Geburt auch meistens keine Implantation eines hirnwasserableitenden Systems zur Hydrocephalus-Therapie erforderlich (innerhalb des ersten Lebensjahres benötigt nur etwa jedes zweite vorgeburtlich operierte Kind einen Shunt). Im Gegensatz dazu erhalten etwa 80 % von erst nach der Geburt behandelten Säuglingen mit Spina bifida eine Hirnwasserableitung. In fast allen Fällen wurde nach dem minimalinvasiven vorgeburtlichen Verschluss der Spina bifida auch eine Rückverlagerung der als Chiari-II-Malformation bezeichneten Verlagerung von Kleinhirn- und Hirnstammanteilen in den Rückenmarkskanal der Halswirbelsäule beobachtet.
Im Gegensatz zu den ersten etwa 30 Eingriffen werden größere mütterliche und kindliche Komplikationen infolge des Eingriffs kaum noch beobachtet. Fast alle operierten Schwangeren verlassen nach etwa einer Woche die Klinik, um die Schwangerschaft zu Hause fortzuführen. Allerdings wird noch etwa die Hälfte von ihnen ab etwa der 30. Schwangerschaftswoche in einer Frauenklinik aufgenommen und überwacht, da typischerweise zu diesem Zeitpunkt ein vaginaler Verlust von Fruchtwasser über die operationsbedingten Defekte in den Fruchthüllen auftritt. Unter stationärer Überwachung lassen sich auch diese Schwangerschaften üblicherweise noch über Wochen fortführen. Kinder, die durchschnittlich in der 24. Schwangerschaftswoche an ihrer Fehlbildung fetoskopisch operiert werden, werden im Mittel erst neun Wochen später, nach Vollendung der 33. SSW geboren. Zu diesem Zeitpunkt der Schwangerschaft treten – bei guter Versorgung durch Neugeborenenmediziner (Neonatologen) – kindliche Schäden durch Unreife der kindlichen Organe kaum noch auf. Die operationsbedingte Sterblichkeit des Eingriffs konnte deutlich auf 3 % reduziert werden. Im Rahmen der jüngsten vierzig Eingriffe zwischen Mai 2010 und September 2012 verstarb nur ein Kind durch eine hierdurch aufgetretene Infektion der Fruchthöhle.
Eine 2015 veröffentlichte Studie mit 71 Patienten des Deutschen Zentrums für Fetalchirurgie & minimal-invasive Therapie kam zu dem Ergebnis, dass 72 % der minimal-invasiv fetalchirurgisch behandelten Feten nach der Geburt keine erneute neurochirurgische Operation am offenen Rücken benötigten.[21]
Zusammengefasst bieten die beiden vorgeburtlichen Operationsverfahren die Chance, die nachgeburtliche Prognose und die Lebensqualität von Spina-bifida-Kindern erheblich zu verbessern. Bereits vor einem vorgeburtlichen Eingriff verlorengegangene Funktionen der unteren Extremitäten und vermutlich auch von Blase und Mastdarm können jedoch nicht mehr zurückgewonnen werden. Außerdem kann ab einer bestimmten Hirnkammerweite zum Zeitpunkt der Diagnosestellung durch einen vorgeburtlichen Spina-bifida-Verschluss die Notwendigkeit nachgeburtlicher hirnwasserableitender Maßnahmen nicht mehr verhindert werden.
Bisher gibt es wenig Langzeitergebnisse, aber es zeigt sich schon jetzt, dass zumindest bei einem kleinen Teil vorgeburtlich operierter Kinder bei der Geburt oder in den ersten Lebensjahren vorhandene Funktionen wieder verloren gehen können. Ursachen hierfür können zum Beispiel bislang noch nicht vermeidbare Anheftungen des Rückenmarks (tethered-cord) im Operationsbereich sein, die beim Längenwachstum oder bei Zweiteingriffen zur Lösung des Rückenmarks (de-tethering) zu Funktionsverlusten führen können. Auch werden nicht in jedem Fall Komplikationen der Chiari-II-Malformation vermieden werden können, obwohl nachgewiesen ist, dass die Fehlbildung durch eine vorgeburtliche Operation positiv beeinflusst werden kann.[22] Wenig bekannt ist auch noch, inwieweit durch eine minimalinvasive fetoskopische Operation Blasen- und Mastdarmfunktionsstörungen oder auch die Sexualfunktionen erhalten werden können. Eine von der Ethikkommission der medizinischen Fakultät der Universität Gießen mit einem positiven Votum versehene Studie (Aktenzeichen 113/12) mit dem Thema „Interdisziplinäre Nachuntersuchung von Kindern mit Spina bifida nach intrauterin endoskopischem Verschluss der Myelomeningocele“ widmet sich derzeit diesen und zahlreichen anderen Fragestellungen um das neue minimalinvasive vorgeburtliche Operationsverfahren.

Vorsorge
Etwa die Hälfte der in Deutschland pro Jahr auftretenden Fälle soll verhindert werden können. In zahlreichen internationalen Studien sei laut Hans Schuh gezeigt worden, dass eine zusätzliche Einnahme von Folsäure zur Schwangerschaft (d. h. etwa ein Jahr vor und während der Schwangerschaft) das Risiko für Neuralrohrdefekte zu reduzieren vermag. Eine solche Steigerung der Folsäurezufuhr wird u. a. in den USA und Kanada, wo Folsäure dem Mehl zugefügt wird,[23] sowie in England, den Niederlanden und der Schweiz und, seit Juni 1994, auch in der Bundesrepublik Deutschland empfohlen.[24][25][26][27]
Siehe auch
Literatur
- Wilder Penfield, W. Cone: Spina bifida and cranium bifidum. Results of plastic repair of meningocele and myelomeningocele by a new method. In: JAMA. Band 98, 1932, S. 454 ff.
- Hermann Wendt: De spina bifida. Medizinische Dissertation, Berlin 1858.
Weblinks
- Jürgen Moosecker: Spina bifida.
Einzelnachweise
- ↑ K. Masuhr: Neurologie. 6. Auflage. Thieme-Verlag, 2007.
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 247.
- ↑ Immo von Hattingberg: Status dysraphicus, Spina bifida und Myelodysplasie. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 1350 f., hier: S. 1351.
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 247.
- ↑ asbh-stiftung.de ( vom 15. September 2013 im Internet Archive)
- ↑ Jalees Andrabi: The holy tail. Growth lad, 12, hailed as god. In: The Sun. 23. Juli 2013, abgerufen am 26. Juli 2013 (englisch).
- ↑ 12-Year-Old Indian Boy With A Tail Growing On His Back Hailed As God. In: The Inquisitr. 23. Juli 2013, abgerufen am 26. Juli 2013.
- ↑ C. Bayer: Zur Technik der Operation der Spina bifida und Encephalocele. In: Prager Medizinische Wochenschrift. Band 17, 1892, S. 317 ff.
- ↑ N. S. Adzick, E. A. Thom u. a.: A randomized trial of prenatal versus postnatal repair of myelomeningocele. In: New England Journal of Medicine. Band 364, Nummer 11, März 2011, S. 993–1004, ISSN 1533-4406. doi:10.1056/NEJMoa1014379. PMID 21306277.
- ↑ J. Bohosiewicz, T. Koszutski u. a.: Fetal repair of myelomeningocele in human fetuses. Experience related with 33 cases. In: Archives of Perinatal Medicine. Band 17, Nummer 2, 2011, S. 81–84.
- ↑ Erste Operationen bei offenem Rücken vor der Geburt. In: Neue Zürcher Zeitung. 28. Juli 2012.
- ↑ Zürcher Starchirurg hört auf - Er operierte Kinder, bevor sie zur Welt kamen. 25. Juni 2020, abgerufen am 25. Juni 2020.
- ↑ J. L. Simpson, M. F. Greene: Fetal surgery for myelomeningocele? In: The New England Journal of Medicine. Band 364, Nummer 11, März 2011, S. 1076–1077, ISSN 1533-4406. doi:10.1056/NEJMe1101228. PMID 21306233.
- ↑ Thomas Kohl et al.: Percutaneous fetoscopic patch coverage of spina bifida aperta in the human--early clinical experience and potentia. 2006, PMID 16491001
- ↑ Deutsches Zentrum für Fetalchirurgie & minimal-invasive Therapie (DZFT) am Universitätsklinikum Mannheim: Intrauterine Therapie der Spina bifida. Archiviert vom (nicht mehr online verfügbar) am 26. Juli 2018; abgerufen am 13. September 2018. Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ D. Shurtleff: Fetal endoscopic myelomeningocele repair. In: Developmental Medicine and Child Neurology. Band 54, Nummer 1, Januar 2012, S. 4–5, ISSN 1469-8749. doi:10.1111/j.1469-8749.2011.04141.x. PMID 22126087.
- ↑ R. J. Verbeek, A. Heep u. a.: Fetal endoscopic myelomeningocele closure preserves segmental neurological function. In: Developmental medicine and child neurology. Band 54, Nummer 1, Januar 2012, S. 15–22, ISSN 1469-8749. doi:10.1111/j.1469-8749.2011.04148.x. PMID 22126123. (Review).
- ↑ J. Degenhardt, R. Schürg, A. Kawecki, M. Pawlik, C. Enzensberger, R. Stressig, R. Axt-Fliedner, T. Kohl: Maternal outcome after minimally-invasive fetoscopic surgery for spina bifida. The Giessen experience 2010–2012. In: Ultrasound Obstet Gynecol. 40(Suppl. 1), 2012, S. 9
- ↑ B. Neubauer, J. Degenhardt, R. Axt-Fliedner, T. Kohl: Frühe neurologische Befunde von Säuglingen nach minimal-invasivem fetoskopischen Verschluss ihrer Spina bifida aperta. In: Z Geburtsh Neonat. 216, 2012, S. 87
- ↑ T. Kohl, A. Kawecki u. a.: Early neurological findings in 20 infants after minimally-invasive fetoscopic surgery for spina bifida at the University of Giessen 2010–2011. In: Ultrasound Obstet Gynecol. Band 40, 2012, S. 9.
- ↑ Thomas Kohl et al.: Percutaneous minimally invasive fetoscopic surgery for spina bifida aperta. Part III: neurosurgical intervention in the first postnatal year. Abgerufen am 9. August 2018 (englisch). doi:10.1002/uog.14937
- ↑ Siehe MOMS-Trial sowie J. Degenhardt, A. Kawecki, C. Enzensberger, R. Stressig, R. Axt-Fliedner, T. Kohl: Rückverlagerung der Chiari-II-Malformation innerhalb weniger Tage nach minimal-invasivem Patchverschluss als Hinweis für einen effektiven Verschluss der Fehlbildung. In: Ultraschall in Med. Band 33, 2012, S95 und J. Degenhardt, A. Kawecki, C. Enzensberger, R. Stressig, R. Axt-Fliedner, T. Kohl: Reversal of hindbrain herniation within a few days after minimally-invasive fetoscopic surgery for spina bifida indicates the desired water-tight closure of the lesion. In: Ultrasound Obstet Gynecol. Band 40, 2012, S. 74.
- ↑ Hans Schuh: Ulla Schmidt verhöhnt die medizinische Wissenschaft. In: Die ZEIT Nr. 18/2003, S. 31. Die Zeit, 24. April 2003, abgerufen am 8. September 2021.
- ↑ Schwangerschaft und Geburt bei Patientinnen mit Spina bifida, Reinhold Cremer Kinderkrankenhaus Köln ( vom 29. Juli 2014 im Internet Archive)
- ↑ Folsäure senkt Risiko von Spina bifida. In: Deutsches Ärzteblatt.
- ↑ Pädiatrie online
- ↑ Margaret A. Honein u. a.: Impact of Folic Acid Fortification of the US Food Supply on the Occurrence of Neural Tube Defects. (PDF)